MaterDei Hospital Contorno
Av. do Contorno, 9000
Barro Preto, Belo Horizonte - MG
30110-062
Cirurgia minimamente invasiva
Tel: (31) 97196-4010

Diabetes Mellitus Tipo 1

Dr. Marco Aurélio Abrahao Reis - Endocrinologista
Belo Horizonte - MG
Bem-vindo(a) à página sobre Diabetes Mellitus Tipo 1. Sou o Dr. Marco Aurélio Abrahao Reis, endocrinologista em Belo Horizonte - MG, e estou aqui para te ajudar a entender e encontrar o melhor tratamento para o seu caso. Busco uma medicina séria, humana e individualizada, com base em conhecimento atualizado e foco no seu bem-estar completo.
Quando consultar com especialista?
Eu, Dr. Marco Aurélio Abrahao Reis, já tratei milhares de pacientes diabéticos, nas mais diversas fases da doença. Tenho todo o conhecimento técnico e intenção de ajudar a tomar a melhor decisão em relação ao seu tratamento. Se você perceber um ou mais dos sintomas descritos a seguir, é hora de procurar ajuda especializada. Conte comigo!
Índice
-
O que é a Diabetes Mellitus Tipo 1
-
Quando consultar com um especialista?
-
Sintomas
-
Causas
-
O papel da insulina
-
O papel da glicose
-
Fatores de risco
-
Complicações
-
Prevenção
-
Diagnóstico
-
Tratamento
-
Insulina e outros medicamentos
-
Bomba de insulina
-
Alimentação saudável e monitoramento de carboidratos
-
Atividade física
-
Possíveis tratamentos futuros
-
Atividades de interesse
-
Sinais de problemas
-
Baixo nível de açúcar no sangue (hipoglicemia)
-
Desconhecimento da hipoglicemia
-
Alto nível de açúcar no sangue (hiperglicemia)
-
Aumento de cetonas na urina (cetoacidose diabética)
-
Pare de sofrer com tratamentos pouco efetivos
-
Um recado do Dr. Marco Aurélio
-
Conheça o Dr. Marco Aurélio
-
Fontes bibliográficas
-
Aviso legal
-
Marcar consulta
O que é a Diabetes Mellitus Tipo 1
O diabetes tipo 1, antes conhecido como diabetes juvenil ou diabetes dependente de insulina, é uma condição crônica. Nessa condição, o pâncreas produz pouca ou nenhuma insulina. A insulina é um hormônio que o corpo usa para permitir que o açúcar (glicose) entre nas células para produzir energia.
Diferentes fatores, como genética e alguns vírus, podem causar diabetes tipo 1. Embora o diabetes tipo 1 geralmente apareça durante a infância ou adolescência, ele pode se desenvolver em adultos.
Mesmo após muita pesquisa, o diabetes tipo 1 não tem cura. O tratamento é direcionado para o controle da quantidade de açúcar no sangue usando insulina, dieta e estilo de vida para prevenir complicações.

Funcionamento normal - O pâncreas é estimulado a produzir insulina quando os alimentos são ingeridos. A insulina transporta a glicose pelo sangue e a carrega para dentro das células, onde será transformada em energia.
Fonte: Unifesp

Pessoa com diabete tipo 1 - o pâncreas deixa de produzir a insulina, o que impede que a glicose chegue às células, ficando sem combustível para produzir energia.
Fonte: Unifesp
Sintomas
Os sintomas do diabetes tipo 1 podem aparecer repentinamente e podem incluir:
-
Sentindo mais sede do que o normal
-
Urinando muito
-
Molhar a cama em crianças que nunca fizeram xixi na cama durante a noite
-
Sentindo muita fome
-
Perder peso sem tentar
-
Sentir-se irritado ou ter outras alterações de humor
-
Sentindo-se cansado e fraco
-
Ter visão turva
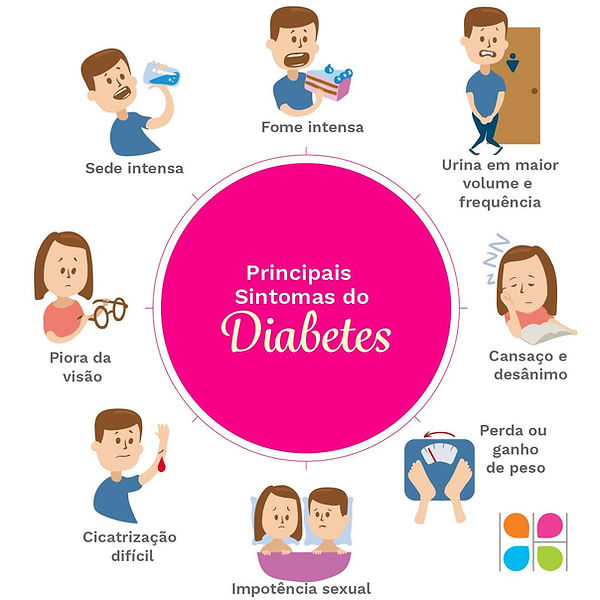
Principais sintomas do Diabetes
Fonte: Instituto Harmonie
Causas
A causa exata do diabetes tipo 1 é desconhecida. Normalmente, o próprio sistema imunológico do corpo — que normalmente combate bactérias e vírus nocivos — destrói as células produtoras de insulina (ilhotas) no pâncreas. Outras causas possíveis incluem:
-
Genética
-
Exposição a vírus e outros fatores ambientais
Marque a sua consulta com especialista
Para que você receba um diagnóstico preciso da sua situação é recomendável que passe pela avaliação com um especialista em endocrinologia para saber qual o melhor tratamento para você.

Dr. Marco Aurélio Abrahao Reis - Endocrinologista
Belo Horizonte - MG
Telefone e WhatsApp: (31) 97196-4010
O papel da insulina
Uma vez que um grande número de células de ilhotas são destruídas, o corpo produzirá pouca ou nenhuma insulina. A insulina é um hormônio que vem de uma glândula atrás e abaixo do estômago (pâncreas).
-
O pâncreas coloca insulina na corrente sanguínea.
-
A insulina viaja pelo corpo, permitindo que o açúcar entre nas células.
-
A insulina reduz a quantidade de açúcar na corrente sanguínea.
-
À medida que o nível de açúcar no sangue cai, o pâncreas coloca menos insulina na corrente sanguínea.
O papel da glicose
Glicose — um açúcar — é a principal fonte de energia para as células que compõem os músculos e outros tecidos.
-
A glicose vem de duas fontes principais: alimentos e fígado.
-
O açúcar é absorvido pela corrente sanguínea, onde entra nas células com a ajuda da insulina.
-
O fígado armazena glicose na forma de glicogênio.
-
Quando os níveis de glicose estão baixos, como quando você não come há algum tempo, o fígado quebra o glicogênio armazenado em glicose. Isso mantém os níveis de glicose dentro de uma faixa típica.
No diabetes tipo 1, não há insulina para deixar a glicose entrar nas células. Por causa disso, o açúcar se acumula na corrente sanguínea. Isso pode causar complicações fatais.
Fatores de risco
Alguns fatores que podem aumentar o risco de diabetes tipo 1 incluem:
-
Histórico familiar. Qualquer pessoa com um dos pais ou irmão com diabetes tipo 1 tem um risco ligeiramente maior de desenvolver a condição.
-
Genética. Ter certos genes aumenta o risco de desenvolver diabetes tipo 1.
-
Geografia. O número de pessoas com diabetes tipo 1 tende a ser maior conforme você viaja para longe do equador.
-
Idade. O diabetes tipo 1 pode aparecer em qualquer idade, mas aparece em dois picos perceptíveis. O primeiro pico ocorre em crianças entre 4 e 7 anos. O segundo é em crianças entre 10 e 14 anos.
Complicações
Com o tempo, as complicações do diabetes tipo 1 podem afetar os principais órgãos do corpo. Esses órgãos incluem o coração, os olhos e os rins, e ainda os nervos e os vasos sanguíneos. Ter um nível normal de açúcar no sangue pode reduzir o risco de muitas complicações.
As complicações do diabetes podem levar a deficiências ou até mesmo ameaçar sua vida.
-
Doença cardíaca e dos vasos sanguíneos. O diabetes aumenta o risco de alguns problemas com o coração e os vasos sanguíneos. Isso inclui doença arterial coronária com dor no peito (angina), ataque cardíaco, derrame, estreitamento das artérias (aterosclerose) e pressão alta.
-
Danos nos nervos (neuropatia). Muito açúcar no sangue pode ferir as paredes dos pequenos vasos sanguíneos (capilares) que alimentam os nervos. Isso é especialmente verdadeiro nas pernas. Isso pode causar formigamento, dormência, queimação ou dor. Isso geralmente começa nas pontas dos dedos dos pés ou das mãos e se espalha para cima. O açúcar no sangue mal controlado pode fazer com que você perca toda a sensibilidade nos membros afetados ao longo do tempo. Danos aos nervos que afetam o sistema digestivo podem causar problemas como náusea, vômito, diarreia ou constipação. Para os homens, a disfunção erétil pode ser um problema.
-
Dano renal (nefropatia). Os rins têm milhões de pequenos vasos sanguíneos que impedem que resíduos entrem no sangue. O diabetes pode danificar esse sistema. Danos graves podem levar à insuficiência renal ou doença renal terminal que não pode ser revertida. A doença renal terminal precisa ser tratada com filtragem mecânica dos rins (diálise) ou transplante renal.
-
Danos oculares. O diabetes pode danificar os vasos sanguíneos na retina (parte do olho que sente a luz) (retinopatia diabética). Isso pode causar cegueira. O diabetes também aumenta o risco de outras condições graves de visão, como catarata e glaucoma.
-
Danos nos pés. Danos nos nervos dos pés ou fluxo sanguíneo ruim para os pés aumentam o risco de algumas complicações nos pés. Se não forem tratados, cortes e bolhas podem se tornar infecções sérias. Essas infecções podem precisar ser tratadas com a remoção do dedo, pé ou perna (amputação).
-
Condições da pele e da boca. O diabetes pode deixá-lo mais propenso a infecções da pele e da boca. Isso inclui infecções bacterianas e fúngicas. Doenças gengivais e boca seca também são mais prováveis.
-
Complicações na gravidez. Altos níveis de açúcar no sangue podem ser perigosos tanto para a mãe quanto para o bebê. O risco de aborto espontâneo, natimorto e defeitos congênitos aumenta quando o diabetes não é bem controlado. Para a mãe, o diabetes aumenta o risco de cetoacidose diabética, problemas oculares diabéticos (retinopatia), pressão alta induzida pela gravidez e pré-eclâmpsia.
Prevenção
Não há nenhuma maneira conhecida de prevenir o diabetes tipo 1. Mas os pesquisadores estão trabalhando para prevenir a doença ou danos adicionais às células das ilhotas pancreáticas em pessoas que foram recentemente diagnosticadas.
Diagnóstico
Os testes de diagnóstico incluem:
-
Teste de hemoglobina glicada (A1C). Esse exame de sangue mostra seu nível médio de açúcar no sangue nos últimos 2 a 3 meses. Ele mede a quantidade de açúcar no sangue ligado à proteína transportadora de oxigênio nos glóbulos vermelhos (hemoglobina). Quanto mais altos os níveis de açúcar no sangue, mais hemoglobina você terá com açúcar ligado. Um nível de A1C de 6,5% ou mais em dois testes separados significa que você tem diabetes.
-
Teste aleatório de açúcar no sangue. Uma amostra de sangue será coletada em um momento aleatório e pode ser confirmada por testes adicionais. Os valores de açúcar no sangue são expressos em miligramas por decilitro (mg/dL) ou milimoles por litro (mmol/L). Não importa quando você comeu pela última vez, um nível aleatório de açúcar no sangue de 200 mg/dL (11,1 mmol/L) ou mais sugere diabetes.
-
Teste de glicemia em jejum. Uma amostra de sangue será coletada após você não comer (jejum) durante a noite. Um nível de glicemia em jejum menor que 100 mg/dL (5,6 mmol/L) é saudável. Um nível de glicemia em jejum de 100 a 125 mg/dL (5,6 a 6,9 mmol/L) é considerado pré-diabetes. Se for 126 mg/dL (7 mmol/L) ou mais em dois testes separados, você tem diabetes.
Tratamento
O tratamento para diabetes tipo 1 inclui:
-
Tomando insulina
-
Contagem de carboidratos, gorduras e proteínas
-
Monitorar o açúcar no sangue com frequência
-
Comer alimentos saudáveis
-
Praticar exercícios regularmente e manter um peso saudável
O objetivo é manter o nível de açúcar no sangue o mais próximo possível do normal para atrasar ou prevenir complicações. Geralmente, o objetivo é manter os níveis de açúcar no sangue durante o dia antes das refeições entre 80 e 130 mg/dL (4,44 a 7,2 mmol/L). Os números após as refeições não devem ser maiores que 180 mg/dL (10 mmol/L) duas horas após a refeição.
Insulina e outros medicamentos
Qualquer pessoa com diabetes tipo 1 precisa de terapia com insulina durante toda a vida.
Existem muitos tipos de insulina, incluindo:
-
Insulina de ação curta. Às vezes chamada de insulina regular, esse tipo começa a funcionar cerca de 30 minutos após a injeção. Ela atinge o efeito máximo em 90 a 120 minutos e dura cerca de 4 a 6 horas.
-
Insulina de ação rápida. Este tipo de insulina começa a funcionar em 15 minutos. Ela atinge o pico de efeito em 60 minutos e dura cerca de 4 horas. Este tipo é frequentemente usado de 15 a 20 minutos antes das refeições.
-
Insulina de ação intermediária. Também chamada de insulina NPH, esse tipo de insulina começa a funcionar em cerca de 1 a 3 horas. Ela atinge o efeito máximo em 6 a 8 horas e dura de 12 a 24 horas.
-
Insulina de ação longa e ultralonga. Esse tipo de insulina pode fornecer cobertura por até 14 a 40 horas.
Você provavelmente precisará de várias injeções diárias que incluem uma combinação de uma insulina de ação prolongada e uma insulina de ação rápida. Essas injeções agem mais como o uso normal de insulina pelo corpo do que os regimes de insulina mais antigos que exigiam apenas uma ou duas injeções por dia. Foi demonstrado que uma combinação de três ou mais injeções de insulina por dia melhora os níveis de açúcar no sangue.
Bomba de insulina
Opções de administração de insulina
A insulina não pode ser tomada por via oral para reduzir o açúcar no sangue porque as enzimas do estômago quebrarão a insulina, impedindo que ela funcione. Você precisará tomar injeções ou usar uma bomba de insulina.
-
Injeções. Você pode usar uma agulha fina e seringa ou uma caneta de insulina para injetar insulina sob a pele. As canetas de insulina parecem canetas de tinta e estão disponíveis em variedades descartáveis ou recarregáveis.
Se você escolher injeções, provavelmente precisará de uma mistura de tipos de insulina para usar durante o dia e à noite. -
Uma bomba de insulina. Esse é um pequeno dispositivo usado na parte externa do seu corpo que você programa para fornecer quantidades específicas de insulina ao longo do dia e quando você come. Um tubo conecta um reservatório de insulina a um catéter que é inserido sob a pele do seu abdômen.
Alimentação saudável e monitoramento de carboidratos
A dieta de uma pessoa diabética se assemelha a uma dieta saudável para todas as pessoas. No entanto, é importante centralizar sua dieta em alimentos nutritivos, com baixo teor de gordura e ricos em fibras, como:
-
Frutas
-
Vegetais
-
Grãos integrais
Seu endocrinologista/nutricionista recomendará que você coma menos produtos de origem animal e carboidratos refinados, como pão branco e doces. Este plano de alimentação saudável é recomendado até mesmo para pessoas sem diabetes.
Você precisará aprender a contar a quantidade de carboidratos nos alimentos que você come. Ao fazer isso, você pode dar a si mesmo insulina suficiente. Isso permitirá que seu corpo use adequadamente esses carboidratos. Um nutricionista pode ajudá-lo a criar um plano de refeições que se ajuste às suas necessidades.
Atividade física
Todos precisam de exercícios aeróbicos regulares, incluindo pessoas com diabetes tipo 1. Primeiro, obtenha a autorização do seu médico para se exercitar. Depois, escolha atividades que você gosta, como caminhar ou nadar, e faça-as todos os dias quando puder. Tente fazer pelo menos 150 minutos de exercícios aeróbicos moderados por semana, com no máximo dois dias sem nenhum exercício.
Lembre-se de que a atividade física reduz o açúcar no sangue. Se você começar uma nova atividade, verifique seu nível de açúcar no sangue com mais frequência do que o normal até saber como essa atividade afeta seus níveis de açúcar no sangue. Você pode precisar ajustar seu plano de refeições ou doses de insulina por causa do aumento da atividade
Possíveis tratamentos futuros
-
Transplante de pâncreas. Com um transplante de pâncreas bem-sucedido, você não precisaria mais de insulina. Mas os transplantes de pâncreas nem sempre são bem-sucedidos — e o procedimento apresenta riscos sérios. Como esses riscos podem ser mais perigosos do que o próprio diabetes, os transplantes de pâncreas são geralmente usados para aqueles com diabetes muito difícil de controlar. Eles também podem ser usados para pessoas que também precisam de um transplante de rim.
-
Transplante de células de ilhotas. Pesquisadores estão experimentando o transplante de células de ilhotas. Isso fornece novas células produtoras de insulina de um pâncreas doador. Esse procedimento experimental teve alguns problemas no passado. Mas novas técnicas e melhores medicamentos para prevenir a rejeição de células de ilhotas podem aumentar suas chances de se tornar um tratamento bem-sucedido.
Atividades de interesse
Certas atividades da vida podem ser preocupantes para pessoas com diabetes tipo 1.
-
Condução. Baixo nível de açúcar no sangue pode ocorrer a qualquer momento. É uma boa ideia verificar seu nível de açúcar no sangue sempre que estiver ao volante. Se estiver abaixo de 70 mg/dL (3,9 mmol/L), faça um lanche com 15 gramas de carboidratos. Teste novamente em 15 minutos para ter certeza de que ele subiu para um nível seguro antes de começar a dirigir.
-
Trabalhando. O diabetes tipo 1 pode representar alguns desafios no local de trabalho. Por exemplo, se você trabalha em um emprego que envolve dirigir ou operar máquinas pesadas, o baixo nível de açúcar no sangue pode representar um risco sério para você e para as pessoas ao seu redor. Você pode precisar trabalhar com seu profissional de saúde e seu empregador para garantir que certos ajustes sejam feitos. Você pode precisar de pausas adicionais para testes de açúcar no sangue e acesso rápido a alimentos e bebidas.
-
Estar grávida. O risco de complicações durante a gravidez é maior para pessoas com diabetes tipo 1. Especialistas recomendam que você consulte seu médico antes de engravidar. As leituras de A1C (teste de hemoglobina glicada) devem ser menores que 6,5% antes de você tentar engravidar.
O risco de doenças presentes no nascimento (doenças congênitas) é maior para pessoas com diabetes tipo 1. O risco é maior quando o diabetes é mal controlado durante as primeiras 6 a 8 semanas de gravidez. O gerenciamento cuidadoso do seu diabetes durante a gravidez pode diminuir o risco de complicações. -
Ser mais velho ou ter outras condições. Para aqueles que são debilitados ou doentes ou têm dificuldade de pensar claramente, o controle rígido do açúcar no sangue pode não ser prático. Também pode aumentar o risco de baixo nível de açúcar no sangue. Para muitas pessoas com diabetes tipo 1, uma meta de A1C menos rigorosa de menos de 8% pode ser apropriada.
Preciso de um acompanhamento, e agora?
O primeiro passo é marcar uma consulta comigo. Vou te orientar e te passar todas as informações necessárias para que você possa manter o seu dia a dia da melhor maneira possível.

Dr. Marco Aurélio Abrahao Reis - Endocrinologista
Belo Horizonte - MG
Telefone e WhatsApp: (31) 97196-4010
Sinais de problemas
Apesar de seus melhores esforços, às vezes problemas acontecerão. Certas complicações de curto prazo do diabetes tipo 1, como baixo nível de açúcar no sangue, exigem cuidado imediato.
Baixo nível de açúcar no sangue (hipoglicemia)
A hipoglicemia diabética ocorre quando alguém com diabetes não tem açúcar (glicose) suficiente no sangue. Pergunte ao seu médico o que é considerado um nível baixo de açúcar no sangue para você. Os níveis de açúcar no sangue podem cair por muitos motivos, como pular uma refeição, comer menos carboidratos do que o exigido no seu plano alimentar, fazer mais atividade física do que o normal ou injetar muita insulina.
Aprenda os sintomas da hipoglicemia. Teste seu açúcar no sangue se você acha que seus níveis estão baixos. Em caso de dúvida, sempre teste seu açúcar no sangue. Os primeiros sintomas de baixo nível de açúcar no sangue incluem:
-
Parecendo pálido (palidez)
-
Tremores
-
Tontura ou vertigem
-
Suando
-
Fome ou náusea
-
Um batimento cardíaco irregular ou rápido
-
Dificuldade de concentração
-
Sentir-se fraco e sem energia (fadiga)
-
Irritabilidade ou ansiedade
-
Dor de cabeça
-
Formigamento ou dormência nos lábios, língua ou bochecha
A hipoglicemia noturna pode fazer com que você acorde com pijamas encharcados de suor ou com dor de cabeça. A hipoglicemia noturna às vezes pode causar uma leitura de açúcar no sangue anormalmente alta logo pela manhã (efeito rebote).
Se a hipoglicemia diabética não for tratada, os sintomas da hipoglicemia pioram e podem incluir:
-
Confusão, comportamento incomum ou ambos, como a incapacidade de concluir tarefas rotineiras
-
Perda de coordenação
-
Dificuldade para falar ou fala arrastada
-
Visão turva ou em túnel
-
Incapacidade de comer ou beber
-
Fraqueza muscular
-
Sonolência
Hipoglicemia grave pode causar:
-
Convulsões ou ataques
-
Inconsciência
-
Morte, raramente
Você pode aumentar seu nível de açúcar no sangue rapidamente comendo ou bebendo uma fonte simples de açúcar, como comprimidos de glicose, balas duras ou suco de fruta. Conte à família e aos amigos quais sintomas procurar e o que fazer se você não for capaz de tratar a condição sozinho.
Se um medidor de glicemia não estiver disponível, trate a hipoglicemia de qualquer maneira se você tiver sintomas de hipoglicemia e faça o teste o mais rápido possível.
Informe as pessoas em quem você confia sobre a hipoglicemia. Se outras pessoas souberem quais sintomas procurar, elas podem alertá-lo sobre os primeiros sintomas. É importante que os familiares e amigos próximos saibam onde você guarda seus medicamentos e como administrá-los para que uma situação potencialmente séria possa ser mais fácil de gerenciar com segurança.
Aqui estão algumas informações de emergência para dar aos outros. Se você estiver com alguém que não está respondendo (perde a consciência) ou não consegue engolir devido a baixo nível de açúcar no sangue:
-
Não injete insulina, pois isso fará com que os níveis de açúcar no sangue caiam ainda mais
-
Não dê líquidos ou alimentos, pois podem causar asfixia
-
Administre os medicamentos por injeção ou spray nasal
-
Ligue para o SAMU-192 ou para os serviços de emergência da sua região para tratamento imediato se os medicamentos não estiverem disponíveis, se você não souber como usá-los ou se a pessoa não estiver respondendo.
Desconhecimento da hipoglicemia
Algumas pessoas podem perder a capacidade de sentir que seus níveis de açúcar no sangue estão ficando baixos. Isso é chamado de inconsciência da hipoglicemia. O corpo não reage mais a um baixo nível de açúcar no sangue com sintomas como tontura ou dores de cabeça. Quanto mais você tiver baixo nível de açúcar no sangue, maior a probabilidade de desenvolver inconsciência da hipoglicemia.
Se você puder evitar ter um episódio de hipoglicemia por várias semanas, você pode começar a ficar mais ciente das baixas que estão por vir. Às vezes, aumentar a meta de açúcar no sangue (por exemplo, de 80 para 120 mg/DL, de 100 para 140 mg/DL) pelo menos por um curto período também pode ajudar a melhorar a conscientização sobre o baixo nível de açúcar no sangue.
Alto nível de açúcar no sangue (hiperglicemia)
O açúcar no sangue pode aumentar por muitas razões. Por exemplo, pode aumentar devido a comer demais, comer os tipos errados de alimentos, não tomar insulina suficiente ou lutar contra uma doença.
Fique atento a:
-
Micção frequente
-
Aumento da sede
-
Visão turva
-
Fadiga
-
Dor de cabeça
-
Irritabilidade
Se você acha que tem hiperglicemia, verifique seu nível de açúcar no sangue. Se estiver mais alto do que sua meta, você provavelmente precisará administrar uma "correção". Uma correção é uma dose adicional de insulina administrada para trazer seu nível de açúcar no sangue de volta ao normal. Níveis altos de açúcar no sangue não diminuem tão rapidamente quanto sobem. Pergunte ao seu médico quanto tempo esperar até que você verifique novamente. Se você usa uma bomba de insulina, leituras aleatórias de alto nível de açúcar no sangue podem significar que você precisa mudar o local onde coloca a bomba em seu corpo.
Se você tiver uma leitura de açúcar no sangue acima de 240 mg/dL (13,3 mmol/L), teste as cetonas usando de preferência um teste no sangue (ou urina). Não faça exercícios se seu nível de açúcar no sangue estiver acima de 240 mg/dL ou se houver cetonas presentes. Se houver apenas um traço ou pequenas quantidades de cetonas presentes, beba líquidos não calóricos extras para eliminar as cetonas.
Se o seu nível de açúcar no sangue estiver persistentemente acima de 300 mg/dL (16,7 mmol/L) ou se os seus níveis de cetonas na urina permanecerem altos apesar de tomar doses corretivas de insulina, ligue para o seu médico ou procure atendimento de emergência.
Aumento de cetonas na urina (cetoacidose diabética)
Se suas células estiverem famintas por energia, o corpo pode começar a quebrar gordura. Isso produz ácidos tóxicos conhecidos como cetonas. A cetoacidose diabética é uma emergência com risco de vida.
Os sintomas desta condição grave incluem:
-
Náusea
-
Vômito
-
Dor abdominal
-
Um cheiro doce e frutado no seu hálito
-
Falta de ar
-
Boca seca
-
Fraqueza
-
Confusão
-
Coma
Se você suspeitar de cetoacidose, verifique se está com excesso de cetonas no sangue com o Glicosímetro Free Style Libre (sangue) ou na urina (tiras de cetonúria). Se o resultado do nível de cetonemia é mais do que "um traço" na tira urina, ou 1,5 mmol / L no medidor, você deve procurar aconselhamento com um profissional de saúde sobre o que fazer (ou procurar um atendimento de emergência). Além disso, ligue para seu médico se você vomitou mais de uma vez e tem cetonas na urina.
Pare de sofrer com tratamentos pouco efetivos
Muitas pessoas que estão sofrendo com o diabetes acabam experimentando diferentes tratamentos que, na maioria das vezes, apenas adiam o problema, prolongando o desconforto e aumentando os gastos, até que decidem buscar ajuda especializada. O médico endocrinologista é o profissional adequado para tratar essa condição. Mesmo o paciente que considera que seu caso não é grave ou preocupante, pode passar por uma avaliação e entender quais outras opções de tratamento são viáveis, de forma individual.
Uma única consulta pode trazer diversos benefícios:
-
Abordagem individual: cada pessoa possui características e contextos únicos, o que faz com que o tratamento de um paciente não seja necessariamente o melhor para outro. Entenda o seu caso de forma única e pessoal.
-
Tratamento efetivo: o médico endocrinologista é capaz de oferecer diferentes abordagens terapêuticas para o diabetes. Essas opções incluem desde os tratamentos tradicionais até as técnicas mais avançadas e atuais.
Um recado do Dr. Marco Aurélio
Se você está sofrendo com o diabetes, gostaria de enfatizar a importância de procurar ajuda médica especializada o quanto antes. É comum ver pessoas enfrentando esse problema por muitos anos, tentando diferentes tratamentos, sem obter resultados efetivos. Como especialista em endocrinologia, estou aqui para ajudá-lo. Durante a consulta, farei uma avaliação cuidadosa do seu caso e oferecerei orientações personalizadas de acordo com suas necessidades individuais. Com base nessa avaliação, poderemos explorar as opções de tratamento disponíveis, incluindo tanto abordagens conservadoras quanto as técnicas mais modernas atualmente em uso. Não prolongue seu sofrimento. Marque uma consulta comigo e vamos trabalhar juntos para encontrar uma solução efetiva para você.
Conheça o Dr. Marco Aurélio
A melhor forma de conhecermos o trabalho de alguém é vendo o que as pessoas que foram tratadas anteriormente têm a dizer.




Médico, endocrinologista
🎓Graduação em medicina pela faculdade de medicina de Barbacena-MG (FAME).
😷 Residência médica em clínica médica pelo Hospital do IPSEMG.
😷 Residência médica em Endocrinologia e Metabologia pelo Hospital Felício Rocho.
Atualmente:
🧑🏻⚕️Médico endocrinologista do CEM.

Consultório no edifício MedPlex




Consultório particular Santo Agostinho - Fluid Saúde
Atendimento particular
Rua dos Aimorés, 3140 - Belo Horizonte - MG, 30140-073
Tel e WhatsApp: (31) 97196-4010
Fontes bibliográficas
- https://sp.unifesp.br/epe/desm/noticias/setor-especializado-diabetes
- https://www.mayoclinic.org/diseases-conditions/type-1-diabetes/symptoms-causes/syc-20353011
- https://www.mayoclinic.org/diseases-conditions/type-1-diabetes/diagnosis-treatment/drc-20353017
- https://www.institutoharmonie.com.br/blog-diabetes-e-preciso-prevenir
Palavras chave: Diabetes Tipo 1, tratamento de diabetes, sintomas do diabetes tipo 1, fatores de risco e complicações do diabetes tipo 1, prevenção e diagnóstico, atividade física no diabetes tipo 1, monitoramento de carboidratos, desafios para pessoas com diabetes tipo 1, hipoglicemia e sinais de problemas no diabetes tipo 1, hipoglicemia, hiperglicemia, cetoacidose no diabetes tipo 1
Aviso legal
A Fluid Saúde se dedica a garantir atendimento de alta qualidade ao paciente. O conteúdo aqui presente é inclusivo, mas não prescritivo. Seu objetivo é fornecer informações sobre doenças e processos, em vez de ditar uma forma específica de tratamento. Destinam-se ao uso de todos os profissionais de saúde e pacientes que desejam informações sobre o manejo das condições abordadas. Deve-se reconhecer que esta página não deve ser considerada como inclusiva de todos os métodos adequados de tratamento ou excluindo métodos de tratamento razoavelmente direcionados para obter os mesmos resultados. O julgamento final sobre a propriedade de qualquer procedimento específico deve ser feito pelo médico à luz de todas as circunstâncias apresentadas pelo paciente individual.
Produzido por Fluid Saúde.
Todos os direitos reservados.



